袁翱龙医生的科普号
- 医学科普 当妊娠遇到脐带绕颈
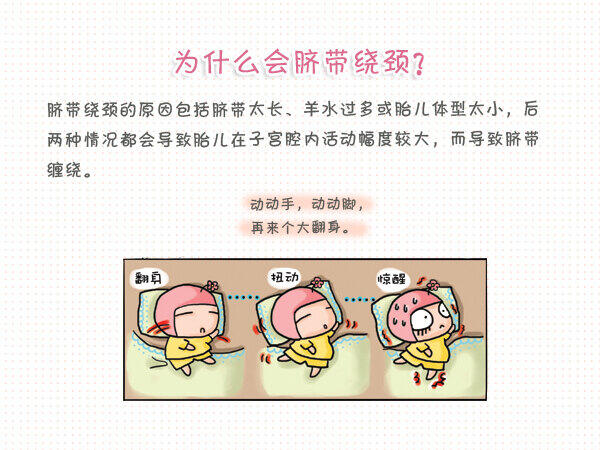
脐带绕颈是脐带缠绕中最常见的一种,属于高危妊娠。脐带绕颈对胎儿的影响,与缠绕的周数及松紧度、脐带的长短、羊水量有关。同时还与是否临产有关。临产后,胎头往下分娩,会造成原先缠绕较松的脐带逐渐拉紧。 一般来说,大部分被脐带缠绕一周或脐带搭颈的胎儿,因脐带缠绕及压迫程度较轻,是不会发生临床症状的,这种缠绕对母儿危险不大,母亲仍可经阴道将其顺利分娩。即使是脐带绕颈,由于胎头的活动性较小,只要脐带没有被勒紧,通常就不会危害胎儿健康。因此在孕期,如果发现有脐带缠绕现象,只要胎儿继续在活动,孕妇就不需要太担心。 然而,有少数胎儿脐带有多处缠绕,则是非常危险的。孕末期缠绕周数多及压迫程度重的胎儿,因脐带缠绕可导致相对性脐带过短,缠绕得紧,就会影响脐带血流,首先就会影响到胎儿氧和二氧化碳的代谢,使胎儿出现胎心减慢;严重者,可能出现胎儿缺氧,甚至胎儿死亡,处理较为被动和棘手。 脐带绕颈怎么办 1、发现脐带绕颈后,不一定都需要剖腹产,只有胎头不下降或胎心有明显异常胎儿窘迫时,才考虑是否需要手术; 2、要注意的就是减少震动,保持睡眠侧卧位; 3、学会数胎动,胎动过多或过少时,应及时去医院检查; 4、有条件的在家中可以每天两次使用家用胎心仪多普勒胎心仪,定期检查胎儿情况,发现问题及时就诊。 5、羊水过多或过少、胎位不正的要做好产前检查; 6、通过胎心监测和超声检查等间接方法,判断脐带的情况。 我们没有办法决定脐带是否缠绕,但我们可以努力做好产检、数好胎动,做好自我监护,尽量减少妊娠期不良结局的发生。
 袁翱龙 主治医师 漯河市中心医院 妇产科2人已购买
袁翱龙 主治医师 漯河市中心医院 妇产科2人已购买 - 医学科普 数胎动的那些事儿
一、什么是胎动? 胎动是指胎儿在子宫内的躯体活动,是胎儿存在生命迹象的表现。通常认为正常孕妇自妊娠 18~20 周开始感到胎动,而经产妇较早,常在妊娠16周后即可自觉胎动。一天24小时内,胎动也有变化规律。从妊娠20周起,胎动呈昼夜变化,下午和晚上是活动的高峰期。此外,胎动还有周期性,胎儿处于“睡眠”周期时通常无胎动,正常健康胎儿的“睡眠”期一般持续20~40分钟,很少超过90分钟,否则应视为病理情况。 二、为什么数胎动? 研究表明,胎动正常模式的改变可能反映胎儿宫内状态异常,与不良妊娠结局相关,孕妇发现胎动异常及时就诊,可以在一定程度上提示胎儿宫内缺氧。因此,自数胎动是孕妇自我监测胎儿宫内安危情况的一种简单易行、安全有效的方法,通过指导孕妇自数胎动,能及时发现胎儿宫内窘迫,降低围产儿死亡及并发症的发生。 三、怎么数胎动? 孕妇可于妊娠 28 周开始自我监测胎动,根据每日胎动变化规律及胎儿醒睡周期,目前国内多采用Sadovsky[5]于 1973 年提出的每日固定 3 小时计数胎动法,即在每日早、中、晚固定的时间各测胎动 1 小时,将胎动数相加乘以 4 即得 12 小时的胎动数。胎动数>30 次/12 小时为正常。按每小时计算,临床警戒值为<3 次/小时,如达警戒值应继续监测,若仍<3 次/小时需及时就诊 。 四、数胎动具体方法是什么? 1.环境安静,孕妇保持心情平静,安稳。 2.舒适坐姿把脚垫高,或左侧卧位躺下,把手放在肚子上,集中精力持续数胎动1小时。当宝贝出现幅度较大或较用力的动作,像是:翻身、手舞足蹈等,就会让孕妈的肚子有不一样的感觉。借由胎动的感受,孕妈会很感动并安心,认为是腹中小生命存在的证明,也是胎儿健康的象征。 3.时间:孕28周后,每天早中晚各一个小时,间隔时间不小于2h,最好选在饭后或是睡前,且根据宝宝活动规律,选在宝宝胎动活跃的时间段。 4.准备好纸或者应用胎动记录软件APP,感受1次胎动,就做1个记录。睡前把3次测得的胎动次数相加,然后再乘以4,得出12小时的胎动次数。 5.若宝宝一直不肯动,孕妈可以在数胎动之前吃点甜食,让血糖上升,胎动会比较明显哦!血糖异常的孕妈除外。 6.如果胎动是连续的应该算作一次胎动,如果是不连续的,动一次就算一次,那么五分钟以内的连续胎动都算作一次。 7.若胎儿1小时胎动3~5次或是活跃胎动6~10次,都表示胎儿的状况良好。 8.胎动次数并非一成不变,若是健康胎儿每12小时应该有30次以上的胎动现象。国内专家判断胎动计数异常标准: 胎动<10次/2h,或减少至自我测胎动规律的50%;[6]异常规律的胎动频繁或无间歇地躁动[7]。建议尽快去产检的医院检查,确认胎儿状况。 五、用仪器测胎心就不用数胎动吗? 现今,家用胎心监测仪的流行,使得部分孕妈妈都有条件在家自备一台监测胎心的仪器,以为只要能听到胎心就不用再数胎动了。这样是不对的。胎动是粗略判断胎儿在宫内是否有异常的方法,是第一道防线,也就是妈妈判断胎儿是否 存在异常的警戒线。常常是胎动消失24小时后胎心才会消失,而这24小时是挽救缺氧胎儿的救命时间,是妈妈通过数胎动争取到的宝贵时间。因此,发现胎动异常时应及时去医院就诊。 同时胎心停诊只能反映当时的状态,属于瞬时评估;胎动计数则评估的是胎儿在一段时间的状态,因此仪器检测胎心是无法代替数胎动的。
 袁翱龙 主治医师 漯河市中心医院 妇产科暂无购买
袁翱龙 主治医师 漯河市中心医院 妇产科暂无购买 - 医学科普 前置胎盘的孕期管理
我们都知道,胎盘是胎儿和母体间营养物质交换的重要器官,可以说是胎儿的“营养泵”。随着二胎政策放开,前置胎盘的发病率也逐年增高。谁能想到孩子的“营养泵”竟会给我们的孕妈和胎儿造成如此大的困扰。 什么是前置胎盘呢?正常分娩过程是先娩出胎儿后娩出胎盘,前置胎盘是指胎盘下缘到达或覆盖子宫颈内口,挡住了分娩时胎儿前进的道路。28周以后才能确定孕妇是不是前置胎盘,因为在28周以前胎盘可能会移行,位置并不固定。如果28周前做彩超发现胎盘超过宫颈内口大于15 mm,那分娩前确诊前置胎盘的可能性比较大。根据胎盘与宫颈内口的位置关系可分为前置胎盘和低置胎盘。近年来前置胎盘的发病率逐年升高,目前国内报道的前置胎盘发病率是0.24%~1.57%。前置胎盘已经成为让孕妇恐慌、医生关注的妊娠期并发症之一。 前置胎盘的发病率逐年升高,那些人容易出现前置胎盘?前置胎盘又有哪些症状呢?前置胎的孕妇往往做过流产、清宫、剖宫产;如果以前怀孕出现过前置胎盘,那再次怀孕时出现前置胎盘的风险也比较高,另外多胎、多产的孕妇,高龄孕妇及吸烟、摄入可卡因和做试管婴儿的孕妇都是前置胎盘的高危人群。 前置胎盘最典型的症状是会出现无明显原因的反复发作的无腹痛的阴道流血。我们常见的流产或早产时阴道流血一般会伴有腹痛,前置胎盘常在毫不知觉的情况下出现阴道流血。这种出血可能发生在孕期的任何时间,出血前孕妇本身没有明显感觉,原因可能是随着孕周的逐渐增大,子宫逐渐延长变大,但是胎盘不能相应伸展而引起的错位分离导致出血。 前置胎盘患者常在32 周前发生阴道流血,可能反复发生,阴道流血量逐渐增多,也可能一次就发生大量出血。低置胎盘患者常在36 周以后发生阴道流血,出血量较少或中等。前置胎盘的风险主要在于可能会导致大出血、子宫切除、母儿死亡等严重后果。大概有10%的前置胎盘整个孕期都不出血,这样的患者我们要警惕有胎盘植入的可能性,风险也更高。 孕期出血令人闻之色变,那对不同类型的前置胎盘有没有具体的风险分级?对前置胎盘的风险评估和分级管理,国家已经有了明确的规定。2017年9月国家卫计委发布了《孕产妇妊娠风险评估与管理工作规范》,将妊娠期合并症、并发症分为“绿色、黄色、橙色、红色、紫色”五种风险等级。前置胎盘至少评为“黄色”,更高风险的凶险型前置胎盘则被评为“红色”。产检和分娩时按照不同颜色实行分级管理,“橙色”“红色”这些风险高的孕妇建议到更高级医疗单位或者危重孕产妇救治中心救治。 一旦发现前置胎盘,该如何处置呢?一旦发现前置胎盘就要在二级以上医院进行妊娠风险评估,确定风险等级,按“五色管理”到相应级别医院产检和分娩。如果出现阴道流血要及时到医院就诊,评估为“黄色”的孕妇应当在二级以上医疗机构接受孕产期保健和住院分娩。如有异常,应当尽快转诊到三级医疗机构。评估为“橙色”的孕产妇,应当在县级及以上危重孕产妇救治中心接受孕产期保健服务,在三级医疗机构住院分娩。评估为“红色”的孕产妇,应当尽快到三级医疗机构接受评估以明确是否适宜继续妊娠。如适宜继续妊娠,应当建议其在县级及以上危重孕产妇救治中心接受孕产期保健服务,三级医疗机构住院分娩。 前置胎盘的治疗需要一套规范的多学科参与的诊疗流程,包括保胎、病情评估、产时处理和产后监护等环节,医生会根据患者的个体情况开展保胎、促胎肺成熟、剖宫产等治疗。近年来前置胎盘的诊疗技术不断革新,凶险性前置胎盘腹主动脉球囊阻断剖宫产术的出现,大大降低了大出血、切除子宫、母儿死亡的风险。希望通过我们的不断努力,能够为广大孕产妇提供更优质的医疗服务,降低妊娠风险,使每个家庭都能安全地产下健康的宝宝,为健康漯河、健康中国贡献力量。
袁翱龙 主治医师 漯河市中心医院 妇产科1人已购买





